
骨粗しょう症

骨粗しょう症
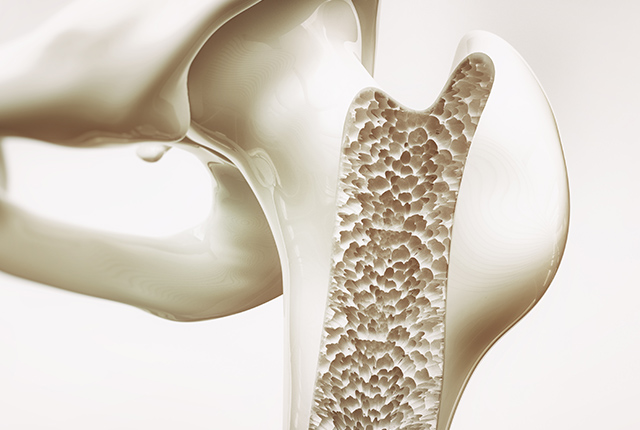
「骨を作ること」と「骨を壊すこと」の体内でのバランスが崩れて骨が弱くなり(骨の量と質が低下する)、骨折しやすくなる病気が骨粗しょう症と考えられています。高齢化の進展に伴って増加する骨粗しょう症は、予防や早期診断が非常に重要となります。骨粗しょう症により生じる骨折は、背骨(脊椎の圧迫骨折)、太ももの付け根の骨(大腿骨頚部骨折)、骨盤の骨(骨盤骨折)、手首の骨(橈骨遠位端骨折)、肩の骨(上腕骨近位端骨折)などで多くみられます。それらの骨折に対して適切に治療が行われても、骨折後の後遺症により歩行能力や活動性が低下し日常生活の質を大きく落とされる方も少なくはありません。
放っておけば骨粗しょう症は進行します。しかし適切なタイミングで適切な治療を行うことができれば、骨量の減少に歯止めをかけることができます。骨量を維持することができれば、骨折の可能性を減少させることができ、日常生活の質の低下を防ぐことにつながります。当院では皆様それぞれの状態を適切に評価し、「ほねから元気に、ほねから健康に」なることを目標にいろんな角度から骨粗しょう症へ向き合い、治療していきたいと考えています。
骨粗しょう症の診断において、骨密度測定装置(DEXA)は最も精度が高い検査と考えられています。この検査では2種類のX線を用います。正しく骨密度を測定して診断をするために、「骨粗しょう症ガイドライン」に基づき、最も骨折を生じやすい部位でもある腰椎(腰の骨)と大腿骨の骨密度を計測します。
血液検査・尿検査も治療に必要な検査です。骨を作る・壊すバランスや体内のビタミンの量、他の病気が原因となっていないか、などを知るために治療開始前に検査を行います。治療開始後も、身体の状態を知るために定期的な検査が望ましいと考えています。
骨粗しょう症は痛みなどの自覚症状がなく、発症し進行するケースがほとんどです。背中や腰に痛みを感じたり、身長が縮んだりといった自覚症状が出た時には、かなり骨粗しょう症が進行している可能性があります。早期の診断と治療はとても重要で、骨密度検査は骨の健康を知るうえで重要な手がかりとなります。特に女性の場合、遅くとも50歳を過ぎたら一度骨密度検査をお勧めします。
女性ホルモンは骨の代謝を調節しています。閉経によって女性ホルモンが減少すると骨粗しょう症を発症しやすくなります。これを閉経後骨粗しょう症と呼び、女性に最も多くみられる病態と考えられています。
このほか、副甲状腺や甲状腺などの内分泌疾患と関係して起こるものもあります。副甲状腺ホルモンが過剰になる副甲状腺機能亢進症は、骨粗しょう症の原因の一つとして知られています。また、過剰な甲状腺ホルモンの作用も、骨密度の低下をもたらすといわれています。
骨粗しょう症は骨強度(骨の強さ)が低下して骨折しやすい状態になりますが、この骨強度は、骨量の指標となる「骨密度」と、骨構造などの「骨質」の要因によって決まります。女性の骨量は、成長期に増加し20歳頃に最大骨量に達します。40歳代に入ると卵巣機能が衰え始め骨量が減少してきます。閉経前後の50歳頃からは女性ホルモンであるエストロゲンの分泌が急激に低下し、さらに骨量の減少をきたします。エストロゲンは、破骨細胞(古い骨を吸収する細胞)と、骨芽細胞(新しい骨を作る細胞)の両方に作用します。閉経に伴いエストロゲンが欠乏することで、破骨細胞による骨吸収が亢進して、骨量が減少すると考えられています。
また、ダイエットや偏食(カルシウム摂取不足)、運動不足、日光照射不足、喫煙、過度のアルコール摂取などの生活習慣も骨粗しょう症の原因となります。
生涯を通じての骨粗しょう症の予防は、獲得する最大骨量を多くして、骨量減少を最小限にとどめることを基本とし、生活の中で除去できる危険因子を早期に取り除くこと、といえます。
骨粗しょう症と診断された場合、治療の中心は薬物治療になります。ですが、薬を使用しているだけで良いのではありません。適度な運動や食生活、日光を浴びることなど良い生活習慣を身に着けることもとても重要になります。
骨粗しょう症の治療には、骨吸収抑制剤や骨形成促進剤、活性型ビタミンD製剤といった内服薬や注射薬を使用します。使う頻度も組み合わせも様々で、皆様の骨粗しょう症の状態や年齢・生活背景などを判断材料に治療薬を決定していきます。既に骨折をしたことがある方や重症な骨粗しょう症の方は、骨形成促進剤を用いた治療が推奨されます。
高血圧や糖尿病などといった生活習慣病の治療と同じように、治療を継続することはとても重要です。十分に病気を理解し、納得して治療にのぞむことができるようしっかりと話し合って治療薬を決定しましょう。
骨粗しょう症はタイプによって治療に用いる薬剤が異なります。閉経後で骨折リスクが高い(骨密度が低い)方は、選択的エストロゲン受容体モジュレータ(SERM:selective estrogen receptor modulator:エストロゲンを補う薬剤)やビスホスホネート製剤(骨の吸収を抑える薬剤)が用いられます。骨折リスクの低い方には、活性型ビタミンD3製剤やSERMを用いるケースが多くなっています。また、治療にも関わらず、骨折リスクが高い方は、ビスホスホネート製剤やPTH製剤が用いられることがあります。最近では、作用機序の違う薬剤の併用療法も骨折リスクを減らすことが分かってきました。患者様の年齢や病態に応じて治療薬を選択します。
骨を強化する生活習慣のポイントは、食事・運動・日光浴です。良い習慣を身につけて、骨粗しょう症を予防しながらイキイキとした毎日を送りましょう。
骨密度を増加させるためにはカルシウムの摂取とともに、カルシウムの吸収を促進するビタミンDや、骨へのカルシウムの取り込みを助けるビタミンKなどの栄養素も必要です。エネルギーと栄養素を過不足なく摂取することがポイントになります。
運動不足は骨密度を低下させる要因の一つです。適度な運動は骨に圧力がかかり、その刺激が骨の形成を促進します。日常のなかに散歩や階段昇降などの運動を習慣として取り入れましょう。また、運動は転倒予防にも重要な役割を担っています。運動不足は筋肉量の低下を起こし、転倒リスクが高まります。転倒は高齢になるにつれて発生頻度が増加しますが、転倒により、大腿骨頚部を骨折してしまうと寝たきりの生活を余儀なくされます。無理のない運動を継続して行い、骨と筋肉の健康を維持していきましょう。
1
問診
問診では骨粗しょう症に関して質問します。食事や運動、飲酒・喫煙などの生活習慣や、これまでの骨折および病気の既往、骨粗しょう症の原因になりうる薬剤の使用歴、年齢や閉経の時期などをうかがいます。これらは診断するうえで大切な手がかりとなります。
2
身体診察
身長と体重、背骨の変形、背部痛の有無などについて確認します。25歳頃の身長と比べてどの程度縮んでいるかということも、診断するうえでの指標になります。
3
レントゲン検査
せぼね(胸椎や腰椎)のX線写真を撮り、骨折や変形の有無、骨粗鬆化(骨がスカスカな状態になること)の有無を確認します。他の病気と区別するためにも必要な検査です。
4
骨密度検査
骨密度は骨の強さを判定するための代表的な指標です。骨密度検査では骨の中にカルシウムなどのミネラルがどの程度あるのかを測定します。
超音波を踵(かかと)や踝(くるぶし)、すねの骨に当てて測定します。超音波の通過時間と減衰率で骨の硬さと質をみる方法です。X線を使用せずに手軽に検査ができます。
副甲状腺は、副甲状腺ホルモン(PTH)を分泌し、カルシウム濃度と骨代謝を調節しています。PTHは骨を破壊してカルシウム濃度を高めますが、過剰であると骨を破壊し過ぎてしまいます。
